Neštandardný rast kožných buniek sa zvyčajne nazýva novotvary. Ako hlavný dôvod vzhľadu novotvarov odborníci nazývajú účinky ultrafialových lúčov.
Druhou príčinou poškodenia kože sú karcinogénne látky. Za akýmkoľvek novým vzdelaním na pokožke je potrebné včas sledovať a konzultovať s lekárom - onkológom.
Vykoná všetky potrebné diagnostické postupy. A odporučí, aké ďalšie kroky budete musieť vykonať.
Papilloma, bradavica a condylom - To všetko je dôsledkom aktivity papilomavírusu alebo HPV. Vírus vstupuje do ľudského tela a je po dlhú dobu neaktívny. Pod vplyvom provokovaných faktorov dochádza k aktivácii HPV. Toto sa prejavuje tvorbou mäkkých výrastkov na koži a slizniciach.
Neoplazma je schopná zhoršiť kvalitu života, jeho bunky sa vyznačujú stlňovaním, čo vedie k onkológii. Včasná diagnostika a liečba papilómov na genitáliách sú kľúčom k zdravému a úplnému intímnemu životu ženy.
Dôvody výskytu papilómov v ústach
Hlavným dôvodom výskytu výrastkov v ústach je prítomnosť ľudského papilomavírusu v tele. Je pre nich ľahké nakaziť sa: vírus sa prenáša na domáci spôsob a prostredníctvom osobných kontaktov (dotyk, nechránený sex). Hlavné metódy infekcie vírusom:
- Nesplnenie pravidiel osobnej hygieny, použitie zubných kefiek a uterákov iných ľudí;
- Metóda domácnosti spočíva v zlej dezinfekcii predmetov a riadu používaných spolu s infikovanou osobou;
- Osobný kontakt s vírusovým nosičom (bozky, orálny sex, pohlavný styk);
- Infekcia novonarodeného vírusu sa vyskytuje počas priechodu pozdĺž pôrodného kanála od matky, ktorý je nosičom HPV.
Inkubačné obdobie choroby môže trvať niekoľko rokov. HPV je možné nájsť iba absolvovaním testov.
Existuje niekoľko faktorov ovplyvňujúcich aktiváciu vírusu a výskyt príznakov:
- Časté prechladnutie a chronické zápalové procesy, pokles imunity;
- Stresujúci životný štýl a zlé návyky;
- Hormonálne porušenia;
- Dlhý príjem antibiotík a kortikosteroidov (hormonálne lieky);
- Choroby gastrointestinálneho traktu;
- Tehotenstvo;
- Systematické poškodenie sliznice v ústach (s použitím zubných kefiek s tvrdými štetinami, teplým jedlom a nápojom, zubným zubným bodom, rovnátka);
- Kazák, periodontálne ochorenie, gingivitída.
Akýkoľvek papilóm, ktorý sa objavil na tele, je spôsobený výlučne HPV (vírus ľudského papilloma). Papilomas na intímnych miestach je rozšírený jav. Výrastky sú v slabinách, vo vagíne, na členovi, v oblasti konečníka. Sexuálne papillomy sa často vyskytujú u detí. Novinky, ich môžu dodať nosičovi nielen obmedzenia, ale aj fyzické nepohodlie. Podľa lekárskych štatistík sa vírus papillomu genitálií nachádza takmer v štvrtine populácie.
Mechanizmus tvorby papillomu v intímnej zóne
V neaktívnom stave je sexuálny vírus ľudského papilómu schopný žiť v tele pomerne dlhé obdobie. Nosič vírusu môže infikovať ostatných, úplne si to neuvedomuje.
Proces aktivácie a rastu vírusových buniek sa vyskytuje, keď sú ochranné sily tela oslabené. V dôsledku toho sa vyskytujú novotvary.
Na rozdiel od rozsiahleho názoru, že papillom spôsobuje nepohodlie výlučne z kozmetického hľadiska, môže tiež vyvolať zdravotné problémy.
Typy HPV
Podľa medzinárodných štandardov sú všetky novotvary rozdelené do troch typov:
- Benígne.
- Malígny.
- Hranica (prekancerózne).
Je dôležité byť schopný určiť vzhľad papilómov na tele. Typ neoplazmy závisí od kmeňa vírusu.
Vo väčšine prípadov ľudia čelia nehazardným formám infekcie, ktoré nepoškodzujú zdravie a spôsobujú iba estetické nepohodlie. Stačí odstrániť takúto bradavicu, aby ste zabudli na nepohodlie.
Rozlišovanie rôznych typov bradavíc na tele je pomerne jednoduché porovnaním rôznych fotografií. Každý typ vzdelania sa vyznačuje množstvom funkcií, s vedomím, ktoré je ľahké podozrievať konkrétnu formu choroby.
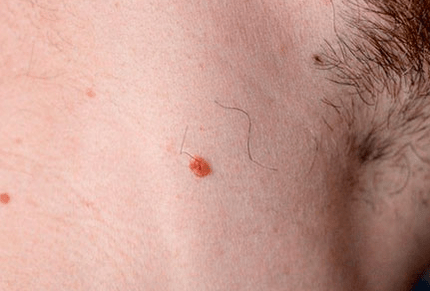
Obyčajné papillomy alebo vulgárne bradavice
Najbežnejšou formou prejavu papilomavírusu sú obyčajné papillomy, ktoré sa populárne nazývajú bradavice. Sú spôsobené niekoľkými vírusovými kmeňmi, ktoré sa ľahko prenášajú kontaktom a sexuálne.
Podľa štatistík sa o každej tretej osobe planéty aspoň raz vo svojom živote narazilo na príchod bežných papilómov.
V ústach je niekoľko druhov papilómov:
- Epitelová hyperplázia - malé útvary vo forme papily, najčastejšie tvorené na stranách jazyka;
- Na oblohe sa objavuje jednoduchý (vulgárny) papilóm a má tvar splošteného kužeľa;
- Vulgárny papillom;
- Výrastky ďasien sú najčastejšie reprezentované vo forme plochého papilómu;
- Ploché papillomy;
- Filmové papillomy majú jemnú základňu, ktorá je často príčinou krvácania a zápalu, ak sú zranené. Sa nachádzajú na uzde jazyka;
- N Weblomes v jazyku;
- Ostré kondylomy majú tvar kužeľa, sú prepojené a tvoria veľké ložiská poškodenia;
- Ostré papillomy
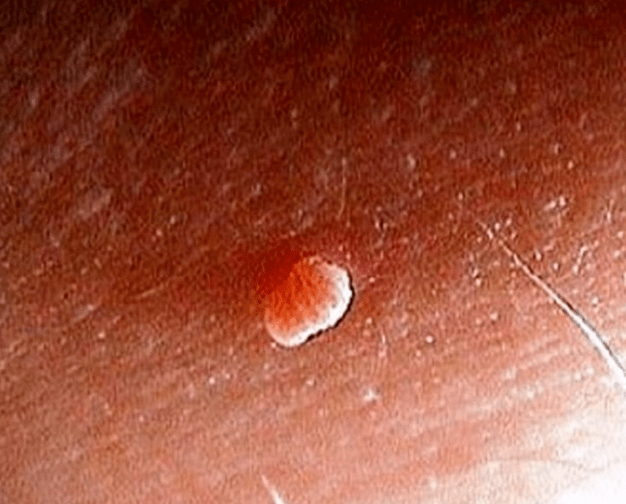
Dôležité! Predčasná diagnostika ohrozuje rast papilomatóznych uzlov na slizniciach respiračného traktu.
Papilomy na jazyku a líci môžu mať iný tvar. Polypy na tvári sú malými mäkkými nárazmi a nespôsobujú bolesť. Výrastky v jazyku podliehajú podráždeniu a mikro-tráme, čo môže spôsobiť krvácanie.
Papilomy na mandle sú často zamieňané s laryngitídou alebo hnisavou bolesťou v krku. V dôsledku výrastkov je možné pozorovať opuch respiračných traktov a hlasivky, čo vyvoláva ťažkosti s dýchaním.
Nepríjemné pocity sprevádzajú proces absorpcie potravín, dokonca aj kvapaliny. Niekedy človek zažije prítomnosť cudzieho tela v krku.
Vzhľad papilómov na hrtane môže byť sprevádzaný zmenami hlasu, problémov s dýchaním. Počas stravovania tuhých potravín sa môže sliznica s výrastkom rozdrviť. Červené hrdlo u dieťaťa môže naznačovať prítomnosť výrastkov. Papilomatóza hrtanu u detí je príčinou bronchitídy.
Vzhľad patologických útvarov vo forme kužeľa alebo polypu na ďasná (výrastky na ďasná) je nebezpečný v tom, že sliznica bude zranená zubnou kefkou alebo zubnými protézami. V konečnom dôsledku to povedie k zápalovému procesu a infekcii neohýbajúcich vredov.
Papilomavírus, okrem zmien kože, hrozí nebezpečenstvo pre rozvoj rôznych chorôb. Typ infekcie ukazuje, ako sa bude vyvíjať a aké nebezpečenstvo je.
Stanovenie typu condylu je potrebné pre:
- Identifikácia existuje riziko znovuzrodenia rastu na malígny nádor;
- výber účinnej liečby;
- Určenie typu infekcie.
Jednoduchý
Známe tiež ako vulgárne alebo obyčajné. Na tvorbu papilómu predchádza mierny pocit pálenia.
V priebehu času sa objavuje sférický rast, ktorý pripomína nádor. Ešte neskôr sa hladký povrch novotvaru mení na drsnú farbu a farba z telesného prechádza do tmavšej.
Rozmery sa môžu meniť od 1 do 10 mm.
Najčastejšie sa medzi prstami a dlaňami objavujú bežné bradavice. U detí, ktoré sa pohybujú hlavne plazenie, sa môže lokalizovať na kolenách. Sú slobodné a viacnásobné.
Vulgárne papillomy často nepredstavujú nebezpečenstvo pre ľudské zdravie, čo predstavuje benígny výrastok.
Subpanár
Samotné meno označuje lokalizáciu papilómov. Aby sme ich nemýlili s kukuricami, existuje niekoľko hovoriacich znakov:
- Novorodenec na všetkých znakoch pripomína obyčajnú bradavicu;
- Pri nosení malých topánok je bolesť v oblasti rastu;
- Neexistuje žiadny vzor pokožky a povrch je drsný.
Plantar Verrucas Inherentná mozaika papilomatóza, keď sa bubliny tvoria blízko základnej formácie Forth, v priebehu času - papilómov.
U malých detí môžu plantárne bradavice zmiznúť sami.
Plochý
Majú oválne, roztiahnuté, menej často okrúhle tvar. Vyznačujú sa miernou výškou - nad pokožkou vyčnieva iba pár milimetrov. Tvár je ovplyvnená, koža hornej časti hrudníka, niekedy vonkajšie genitálne orgány.
Farba je o niečo tmavšia ako telesný odtieň. Neďaleko majú lietadlo papillomy vlastnosť pripojenia sa na jedno miesto, po ktorom sa stávajú oveľa viditeľnejšími.
Film
Bradavice charakterizované špecifickou nohou a pozdĺžnym tvarom sa nazývajú závity (acrochordus). Spočiatku má spodný novotvar formy malého kužeľa, ktorý sa čoskoro roztiahne.
Najčastejšie sa vyskytuje u mužov a žien po 40 rokoch. Sú lokalizované na krku, na viečkach, pod podpazušími, v inguinálnej zóne, v blízkosti prsných žliaz. Často zranený v dôsledku prítomnosti tenkej nohy, ktorá sa ľahko poškodí oblečením alebo nepresným pohybom.
Ostrý
Navonok pripomínajú papilárne vzdelávanie. Môžu ovplyvniť pokožku tak, ako aj v celých skupinách. Keď sa vyvíjajú, sú kombinované do jedného celku a vytvárajú mäso alebo jasne ružovú farbu hrebeňa.
Vzhľad špicatých bradavíc je vyvolaný sexuálne prenosnou infekciou. V tomto ohľade kondylomy ovplyvňujú genitálie, inguinálnu zónu, oblasť v blízkosti konečníka.
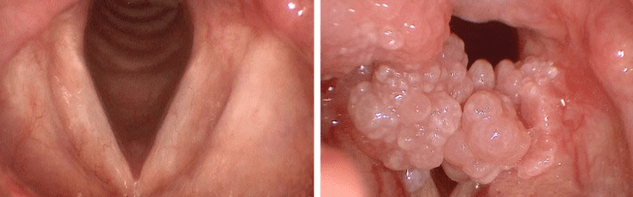
Ostré papilomy sa vyvíjajú veľmi rýchlo a za pár dní môžu zaberať rozsiahlu časť zdravých tkanív. Ani po úspešnej liečbe nie je relaps vylúčený.
Medicína má viac ako sto druhov papilomavírusu. Približne štyridsať z nich sa prenáša sexuálne, a preto ovplyvňuje genitálie mužov a žien, mnoho druhov HPV vôbec nepoškodzuje, niektoré sú obzvlášť nebezpečné a môžu vyvolať onkologické choroby.
Typy vírusu ľudského papillomu sú obvyklé na klasifikáciu podľa stupňa pravdepodobnosti tvorby onkogénnych útvarov na koži. Rozlíšiť:
- Obzvlášť nebezpečný typ - 16, 18, 36, 45;
- Typ priemerného nebezpečenstva je 31, 33, 35, 51, 52, 58;
- Bezpečný typ - 6, 11, 42, 43, 44.
HPV je mikroorganizmus s až sto pečiatkami. V závislosti od typu, ktorý ovplyvňuje osobu známky HPV, sa na pokožke tvoria rôzne typy papilómov. Líšia sa vzhľadom, rýchlosť rastu, umiestnenie v tele.
Niektoré papilomatózne výrastky sa detegujú na slizniciach ústnej dutiny, v močovom mechúre, u žien vo vagíne a u mužov v penise.
Stanovenie druhového papilómu je potrebné na výber najúčinnejšej metódy liečby a na vyhodnotenie rizika znovuzrodenia tohto nádoru na zhubné.
Oficiálna medicína rozdeľuje HPV do 4 skupín:
- nekonkogénne;
- nízka onkogénna;
- prenášanie priemerného onkogénneho rizika;
- charakterizované vysokým stupňom karcinogenitov.
Nonkogénne, to znamená, že sa v priebehu času neobsývajú v nádore rakoviny, sú to spravidla papillomy vulgárneho, plochého, plantárneho typu. Ak vezmeme všeobecnú definíciu papillomu, potom, preložená z latinčiny, môžete ju charakterizovať ako „nádor vo forme papily“.














